BAB 1
PENDAHULUAN
1.1.Latar Belakang
Dari
segi waktu berjalannya pernyakit, nyeri dapat tergolong menjadi dua yaitu nyeri
akut dan nyeri kronik.1 Keduanya
memiliki karakteristik yang berbeda yang juga membuat modalitas terapi
untuk ekdua macam nyeri tersebut dibedakan. Khusus untuk bahasan kali ini akan
ditekankan terutama pada nyeri kronik.
Nyeri
merupakan keluhan yang sering dikeluhkan oleh pasien baik sebagai alasan utama
pasien berobat atau sebagai keluhan tambahan. Terapi utama dari nyeri idealnya
adalah menyingkirkan penyebab nyeri.1,2 Tetapi, seringkali hilangnya
penyebab tersebut tidak menyebabkan nyeri serta merta hilang dan terkadang pada
kasus-kasus tertentu, nyeri yang dirasakan sangat hebat sehingga bantuan terapi
penghilang rasa nyeri menjadi penting.1
Tatalaksana
pada nyeri kronik sering kali menyulitkan baik bagi dokter maupun bagi pasien.1
Penyebab nyeri seringkali sulit untuk ditemukan dan memakan banyak waktu bagi
dokter dan secara emosional terasa sangat membebani. Biasanya, pendekatan medis
secara biasa untuk mencari proses patologi utama tidak berhasil dan seringkali diperlukan
penanganan secara multidisiplin termasuk penatalaksanaan dari aspek psikososial.1,2
Masuknya modalitas psikososial ini karena kasus nyeri kronik memiliki gangguan
dasar psikologis dan/atau gangguan psikologis tersebut muncul sekunder akibat
frustasi pasien menghadapi penyakitnya dan turut berperan dalam eksaserbasi penyakitnya.1-4
Salah
satu penyebab nyeri kronik yang cukup sering adalah kelaian pada TMJ (temporomandibular junction).1,3
Kira-kira 60-70% populasi umum mempunyai setidaknya satu keluhan gangguan TMJ,
namun hanya seperempat saja menyadari akan keluhannya itu.3 Lebih
jauh lagi, hanya 5% dari kelompok orang dengan sedikitnya satu gangguan
tersebut yang mencari pertolongan pengobatan ke dokter.3 Salah satu
keluhan dari gangguan TMJ ini adalah nyeri yang sifatnya kronik.3
Gangguan
TMJ ini merupakan gangguan yang kompleks dengan banyak sekali faktor yang
saling terkait yang dimodulasi oleh faktor psikologis terutama stres, ansietas,
dan depresi.3 Seperti disebutkan di atas, penanganan nyeri kronik
seringkali menyulitkan baik bagi dokter maupun pasien. Terapi yang tidak tepat
akan menyebabkan gangguan yang lama dan menyita banyak sekali waktu dan
perhatian. Untuk pasien dengan TMJ, hal ini tentu sangat menganggu dan akan
memperparah keadaan penyakitnya. Oleh sebab itu, bagi seorang dokter dalam
penanganan nyeri kronik, gangguan TMJ harus masuk dalam kemungkinan diagnosis
pasien tersebut. Dengan demikian, diharapkan penanganan pada pasien tersebut
dapat lebih cepat dan dapat mengurangi beban pasien baik secara waktu,
material, maupun emosional.
1.2.Tujuan
Adapun tujuan penulisan
makalah ini adalah:
- Memahami kelainan TMJ
- Mengetahui sifat nyeri kronik pada gangguan TMJ sehingga dapat mendiagnosis gangguan nyeri kronik pada TMJ
- Mengetahui terapi yang efektif untuk gangguan TMJ
- Mengetahui tatalaksana secara terpadu dan menyeluruh dalam penanganan kasus gangguan TMJ
- Mengetahui peranan dokter umum dalam tatalaksana penyakit TMJ
BAB 2
TEMPOROMANDIBULAR
DISORDER
2.1.Anatomi Sendi Temporomandibular
TMJ atau sendi
rahang adalah sendi yang menghubungkan temporal dan mandibula yang terdiri
dari:
1.
Tulang
mandibula dengan kondilusnya (ujung membulat)
2.
Diskus
yaitu jaringan penyambung antara kondilus dengan soketnya pada tulang temporal
3.
Sistem
neurovaskuler
Persendian ini di lapisi oleh lapisan
tipis dari kartilago dan dipisahkan oleh diskus. Persendian ini secara konstan
terpakai saat makan, berbicara dan menelan.
Gambar 2.1: Potongan
sagital sendi temporomandibuler. Ruang sendi atas dan bawah dalam kondisi
normal terkompresi. Pada gambar ini ruangan tersebut dilebarkan untuk
memperlihatkan aspek anteroposterior. Daerah posterior bilaminae mengandung
fleksus vena.
2.2.Definisi dan
Epidemiologi Gangguan Sendi Temporomandibular
Gangguan temporomandibular adalah
istilah yang dipakai untuk sekelompok gangguan yang mengganggu sendi
temporomandibular, otot pengunyah, dan struktur terkait yang mengakibatkan
gejala umum berupa nyeri dan keterbatasan membuka mulut.2 Biasanya
pada praktek umum (general practitioner)
pasien dengan gangguan ini mengeluhkan gejala yang eprsisten atau nyeri wajah
yang kronik. Biasanya nyeri pada gangguan temporomandibular disertai suara click pada sendi rahang dan keterbatasan
membuka mulut.2
Sekitar 60-70% populasi umum mempunyai
setidaknya satu gejala gangguan
temporomadibualr.2 Tetapi, hanya seperempatnya yang menyadari adanya
gangguan tersebut.2 Lebih jauh lagi, hanya 5% dari kelompok orang
dengan satu atau dua gejala gangguan temporomandibular yang pergi ke dokter.2
Kelainan ini paling banyak dialami perempuan (1:4), dan sering terjadi pada
awal masa dewasa.2
2.3.Etiologi
Gangguan Temporomandibular 5,6
Nyeri yang dirasakan pada persendian ini
dapat dikarenakan oleh beberapa faktor seperti, penggunaan
yang berlebihan pada daerah yang bersangkutan, contohnya adalah pada individu
yang mempunyai kebiasaan buruk mengerat gigi (bruxism), sering menguap,
mengunyah cenderung pada satu sisi. Hal ini menyebabkan pemberian beban yang
terus menerus pada daerah persendian.
Faktor lain yang terlibat adalah faktor maloklusi gigi terutama
pertumbuhan gigi geraham belakang yang tidak normal dapat menyebabkan desakan
yang terus menerus serta adanya kelainan anatomi rahang dapat berakibat
menimbulkan rasa nyeri pada TMJ.
Penggunaan
berlebih pada diskus dan ligament-ligamen yang berhubungan dengan TMJ dapat
menyebabkan fleksibilitas pada discus dan ligament tersebut menurun, dan bila
tidak ditanggulangi dan terus berlanjut akan menyebabkan inflamasi yang
berakhir pada rupture discus dan ligament yang akan menimbulkan sensasi nyeri
pada individu. Selain terjadinya inflamasi pada discus, dapat pula terjadi
inflamasi dari otot akibat hiperfungsi dari system musculoskeletal yang akan menimbulkan
nyeri juga.
Sensasi
nyeri juga dapat timbul oleh karena adanya iskemi lokal yang disebabkan karena
hiperfungsi dari kontraksi otot yang mengakibatkan mikrosirkulasi tidak
adekuat. Hal ini akan menyebabkan nutrisi pada jaringan akan berkurang sehingga
menyebabkan iskemik pada jaringan tersebut yang akan menimbulkan sensasi nyeri.
Persendian pada temperomandibular ini sama seperti persendian di
daerah tubuh lainnya, dimana dapat juga terjadi hal-hal seperti osteoarthritis,
rheumatoid arthritis dan jenis-jenis inflamasi lainnya didaerah persendian ini
yang akan menimbulkan sensasi nyeri juga. Osteoartritis
adalah kondisi dimana sendi terasa nyeri
akibat inflamasi yang diakibatkan
gesekan ujung-ujung tulang penyusun sendi. Osteoartritis (OA) merupakan
penyakit sendi degeneratif yang berkaitan dengan kerusakan kartilago sendi.
Sedangkan rheumatoid arthritis (RA) merupakan suatu penyakit autoimun dengan
karakteristik sinovitis erosif simetris sebagian besar pasien menunjukkan
gejala penyakit kronik hilang timbul dan apabila tidak diobati dapat
menyebabkan kerusakan persendian dan deformitas sendi progresif yang berakhir
pada disabilitas.
2.4.Faktor
Risiko Gangguan Temporomandibular7
Kelainan
TMJ paling sering pada wanita dengan usia berkisar 30-50 tahun. Faktor resiko
lain:
·
Jaw clenching
·
Teeth grinding (bruxism)
·
Rheumatoid arthritis
·
Fibromialgia
·
Trauma wajah dan rahang
·
Kelainan congenital pada
tulang wajah
2.5.Jenis dan Gejala Gangguan Temporomandibular
Ada
tiga gangguan tempotomandibular yang tesering, yaitu nyeri miofasial, internal2 dearrangement, dan osteoartrosis. 2 Nyeri miofasial
adalah gangguan yang tersering ditemukan.2 Adapun gejala lain yang
dapat terjadi adalah sebagai berikut:5,6
·
Nyeri
pada telinga
·
Kekakuan
atau nyeri pada otot rahang
·
Nyeri pada daerah pipi
·
Bunyi pada rahang
·
Keterbatasan pergerakan pada rahang
·
Lock jaw
·
Nyeri
kepala yang sering
·
Kekakuan pada otot wajah dan
leher, daerah preaurikuler
·
Asimetris dari wajah
·
Maloklusi
·
Kronik postural head tilting
Gambar 2.2: Terdapat kasus dimana pasien ini mengalami kelainan
TMJ. Pada
titik A dan C pasien mengalami kekakuan otot. Pada point B dan D pasien
mengalami kelemahan otot dan stretched out. 7
2.6.Diagnosis TMJ
·
Anamnesis
·
Pemeriksaan fisik
·
Pemeriksaan penunjang
seperti foto roentgen atau MRI
BAB 3
NYERI
KRONIK PADA GANGGUAN TEMPOROMANDIBULAR
3.1.Nyeri Kronik
Nyeri
merupakan salah satu gejala penting karena nyeri adalah gejala universal akan
adanya penyakit. Memahami gejala ini penting dalam mempertahankan fungsi tubuh
dan mengurangi penderitaan pasien. Terapi utama untuk nyeri adalah
menghilangkan sumber penyakit yang menyebabkannya. Tetapi untuk mencari
penyebab ini seringkali su;it dilakukan terutama untuk nyeri kronik. Oleh
karena itu, terkadang diperlukan pendekatan lain yang sifatnya mengurangi
gejala nyeri tersebut.
Nyeri
merupakan sensasi tidak menyenangkan terhadap suatu stimulus. Ketika nyeri
dirasakan, sensasi ini akan mencapai level serebrum melalui interaksi yang
kompleks dan dinamik. Mekanisme dimana stimulus dinilai sebagai nyeri
ditentukan oleh berbagai macam faktor. Pusat-pusat saraf level tinggi dapat
menghambat atau menambah pesan stimulus secara keseluruhan melalui aktivitas
prilaku, kognitif, psikologis, biologis (misalnya hormon), atau farmakologis.
Saat
stimulus dinilai sebagai suatu nyeri,
respon pertama kali adalah mencari asal sensasi nyeri untuk menghindar dari
stimulus tersebut. Respon dari sensasi nyeri tersebut dapat berbagai macam. Hal
ini terjadi akibat adanya modulasi stimulus pada berbagai macam tingkat
aktivitas neuron dari perifer ke pusat. Oleh karenanya, persepsi terhadap suatu
stimulus dapat berbeda.
Banyak
sekali faktor yang mempengaruhi peresepsi seseorang terhadap nyeri. Bukan hanya
faktor organik saja, faktor emosional dan lingkungan juga berpengaruh. Hal ini
terkait modulasi persepsi nyeri di tingkat serebrum. Stimulus yang muncul akan
dimodulasi dan diproses melalui berbagai tingkatan yang melibatkan berbagai
level memori.
Teori gate-control, yang diperkenalkan oleh
Melzak dan Wall pada tahun 1965, menyebutkan bahwa pengalaman nyeri merupakan
proses multidimensional dengan berbagai macam pengaruh. Penjelasan yang
diajukan akan adanya nyeri yang menetap setelah penyembuhan berkaitan dengan
perubahan (neuraoplastisitas) pada sistem saraf pusat. Sel saraf dikatakan
mampu mengubah struktur dan fungsi mereka terhadap respon terhadap rangsangan,
yang akan berakibat pada hubungan baru antara rangsangan dan respon.
Sensitisasi ini tidak memerlukan masukan perifer tetapi merupakan konsekuensi
akan adanya perubahan dan sensitivitas dari neuron di sumsum tulang belakang.
Perubahan-perubahan tersebut meliputi:
- Berkurangnya batas ambang stimulus, dengan akibat bahwa neuron tidak lagi memerlukan stimulus hebat untuk diaktifkan.
- Adanya perubahan pada pola sementara dari respon, maka akan jika ada stimulus yang transien akan membangkitkan aktivitas yang hebat.
- Adanya peningkatan secara umum dari daya respon neuron motorik, akan membuat stimulus yang hebat akan menghasilkan efek lebih besar lagi.
- Adanya ekspansi lapang reseptor, akan berakibat pada respon akan terjadi pada area yang lebih luas.
Manifestasi klinis akan adanya perubahan-perubahan ini
meliputi hiperalgesia (peningkatan respon pada stimulus yang secara normal
menyakitkan); allodynia (nyeri terhadap stimulus yang secara normal tidak
menimbulkan nyeri); dan nyeri spontan, menjalar, dan merujuk.
Interaksi antara sistem saraf somatis dan simpatis
memiliki peran dalam nyeri kronik dan diduga menjadi penyebab dari banyak namun
bukan semua kasus gejala nyeri kompleks regional. Kaitannya mungkin berada pada
coupling yang diperantarai
neurotransmitter noradrenaline, yang dilepaskan dari ujung akhir saraf bebas,
sehingga mengakibatkan depolarisasi. Mekanisme ini dipikirkan lebih ke arah
sensitvitas terhadap sistem somatosensoris daripada hiperaktivitas sistem
simpatis eferen.
Pada
nyeri kronik, interaksi antara faktor biologis dan lingkungan sangat perlu
untuk dipahami. Nyeri kronik sering kali menyebabkan gangguan emosi berupa
depresi atau ansietas pada pasien. Sayangnya, faktor emosi ini dapat
memperparah gejala nyeri yang ditimbulkan. Akibatnya, jika penatalaksanaan
nyeri tidak adekuat, akan menambah penderitaan pasien.
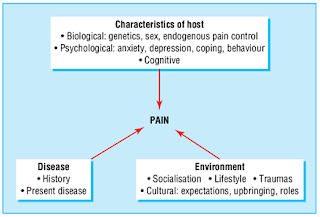
Gambar 3.1: Faktor
biopsikososial yang berinteraksi dan memerantarai persepsi nyeri.
Dengan
demikian, tatalaksana yang cepat dan tepat sangat penting dalam menangani nyeri
kronik. Anamnesis yang baik tetap menjadi kunci bagi penentuan diagnosis untuk
mencari terapi yang paling tepat untuk pasien.
3.2.Rasionalitas Terapi Nyeri pada
Gangguan Temporomandibular
Sementara
sebagian besar pasien dengan kelainan temporomandibular memberikan respon
terhadap terapi nonbedah yang diberikan, sebagian kecil pasien akan mengalami
nyeri kronik dan disabilitas.5 Akibatnya, kelompok pasien ini
seringkali mengalami distres psikologis yang besar dan gangguan berat dalam
aktivitas sehari-hari.3,5 Memperkirakan apakah suatu kasus akan
berkembang menjadi kronis merupakan bagian dari tata laksana kelainan
temporomandibular yang sangat penting karena hal ini perlu diintervensi lebih
lanjut.
Faktor-faktor
yang dapat digunakan untuk memperkirakan kemunculan nyeri kronik pada kasus
kelainan temporomandibular antara lain: faktor psikologis pasien, nyeri intensitas
tinggi, diagnosis nyeri miofasial, komorbiditas dengan nyeri muskuloskeletal
yang luas dan trauma.8
3.3.Patofisiologi Nyer Kronik pada
Gangguan Temporomandibular
Hiperaktivitas otot pengunyah yang berkembang menjadi
“lingkaran setan” diajukan sebagai penyebab nyeri miofasial. Isitalh diagnostik
yang dipakai untuk menjelaskan kondisi ini adalah miospasme, spasme otot, dan reflex splinting. Kaitan antara
hiperaktivitas otot dan kelainan nyeri belum didemonstrasikan. Perbedaan antara aktivitas
istirahat elektromiografi pada otot penutup rahang yang nyeri dengan yang tidak
nyeri belum ditemukan. Atrisi gigi yang menunjukkan lapuknya gigi sebagai
akibat bruxism tidak berkaitan dengan
click pada TMJ atau nyeri atau dengan
nyeri pada otot pengunyah.
Hasil dari studi eksperimental terhadap nyeri miofasial
menunjukkan konsistensi pada hipotesis yaitu nyeri disebabkan oleh perubahan
proses sistem saraf pusat, namun penemuan ini juga dapat diinterpretasikan
sebagai konsekuensi dari nyeri bukan sebagai penyebab nyeri itu sendiri.
Hipotesis psikologis menunjukkan bahwa kelainan
diakibatkan stress psikologis yang biasa muncul pada individu dengan lingkungan
stres; stres psikologis berakibat pada kebiasaan buruk yang berakibat nyeri
otot. Tantangan yang dihadapi pada kelainan nyeri kronis adalah dalam
menentukan berapa banyak stres psikologis yang menjadi penyebab atau yang akan
terjadi akibat nyeri kronis. Melihat bukti yang ada, sters emosi lebih menjadi
akibat dibandingkan sebab dari nyeri.
Kurangnya bukti dari satu penyebab jelas nyeri
mengarahkan bahwa etiologi nyeri adalah multifaktorial. Faktor ini
berkontribusi pada inisiasi, aggravasi, dan atau perpetuasi nyeri.
Beberapa faktor disebutkan di bawah ini:
1.
Kebiasaan
buruk (misalnya bruxism malam,
mengencangkan gigi, bibir, atau pipi)
2.
Stres
emosional
3.
Trauma
akut dari tumbukan
4.
Trauma
dari hiperekstensi (misalnya prosedur dental, intubasi oral, menguap, trauma
servikal)
5.
Ketidakstabilan
maksilomandibular
6.
Kerusakan
sendi
7.
Komorbid
lain misalnya reumatik atau kelainan ototdan tulang
8.
Kesehatan
secara umum yang kurang baik dan gaya hidup yang tidak sehat
Frekuensi dan kepentingan faktor-faktor ini sebagai
penyebab masih belum diketahui.
Nyeri
Myofascial
Nyeri
myofascial merupakan nyeri myogenous regional yang ditandai dengan jaringan
otot yang hipersensitif dan area lokal keras yang disebut trigger point.
Kondisi ini terkadang dikenal sebagai myofascial
trigger point paint. Hal ini merupakan kelainan yang belum sepenuhnya
dimengerti, tetapi biasa terjadi pada pasien dengan keluahan myalgia.
Nyeri
myofascial muncul dari otot yang hipersensitif yang disebut trigger points. Jaringan otot pada area
ini, perlekatan tendon, atau keduanya seringkali dirasakan sebagai pita taut
yang ketika dipalpasi, akan menghasilkan nyeri. Asal dari trigger points tidak diketahui. Tetapi, diperkirakan karena adanya
ujung saraf di otot tersensitisasi oleh substansi algogenik yang menghasilkan
zona hipersensitif. Mungkin terjadi peningkatan suhu lokal di situs trigger point, menunjukkan adanya
peningkatan permintaan metabolic, reduksi aliran darah, atau keduanya. Trigger point merupakan region yang
terbatas di mana hanya ada sedikit motor unit yang berkontraksi. Jika semua
motor unit berkontraksi, akan terjadi pemendekan otot. Kondisi ini disebut
myospasme. Karena trigger point hanya terdapat beberapa motor unit yang
berkontraksi, tidak terjadi pemendekan otot.
Karakteristik
yang unik adalah trigger point merupakan
sumber nyeri yang konstan dan oleh sebab itu dapat menghasilkan efek eksitatori
sentral. Jika trigger point mengeksitasi grup interneuron aferen, referred pain akan terjadi, biasanya
terjadi pada pola yang dapat diprediksi sesuai dengan lokasi trigger point yang terlibat. Pasien
seringkali mengeluhkan nyeri kepala.
Penyebab nyeri myofasial sangat kompleks. Travell dan
Simons menggambarkan faktor lokal dan sistemik yang diperkirakan berhubungan
dengan nyeri seperti trauma, hipovitamiosis, kondisi umum yang buruk,
kelelahan, infeksi viral. Faktor
lain yang penting anatara lain stress emosional dan nyeri.
Gejala klinis yang paling umum dari nyeri myosfascial
adalah keberadaan jaringan otot yang keras dan hipersensitif. Meskipun palpasi
dari trigger points menghasilkan
nyeri, sensitivitas otot lokal bukan keluhan umum pasien. Keluhan yang paling
umum biasanya berhubungan dengan efek eksitasi sentral yang dihasilkan oleh trigger points.
Pada banyak keadaan, pasien hanya menyadari referred pain dan bahkan tidak menyadari
trigger points. Contohnya adalah
pasien yang mengalami nyeri myofascial trigger
point pada otot trapezius menghasilkan referred
pain ke regio temple. Keluhan utamanya adalah nyeri temporal, dengan
kesadaran sedikit pada trigger point di
bahu. Presentasi klinis dapat mengalihkan perhatian dokter dari sumber masalah.
Pasien akan mengarahkan perhatian dokter ke daerah nyerinya yaitu temporal dan
bukan sumbernya. Dokter harus selalu ingat bahwa pengobatan akan efektif jika
langsung diarahkan pada sumbernya. Maka, dokter harus selalu mencari sumber
nyerinya.
Karena trigger
poitns dapat nenyebabkan efek eksitatori sentral, sangat penting untuk
menyadari semua kemungkinan manifestasi klinisnya. Efek eksitatori sentral
dapat muncul sebagai referred pain, hiperalgesia
sekunder, protektif ko-kontraksi, atau respon anatomik. Kondisi ini harus
diperhatikan saat mengevaluasi pasien.
Gejala klinis yang penting dari trigger point adalah keadaannya dapat aktif atau laten. Pada
keadaan aktif, trigger point menghasilkan
efek eksitatori sentral, sehingga seringkali dirasakan nyeri kepala. Karena referred pain tergantung pada sumbernya, palpasi dari trigger point yang aktif seringkali
meningkatkan rasa nyeri. Meskipun tidak selalu ada, karakteristik ini sangat
membantu dalam diagnosis. Pada keadaan laten, trigger point tidak lagi
sensitif terhadap palpasi, maka tidak menghasilkan referred pain. Ketika trigger
point berada dalam keadaan laten, sumber ini tidak dapat ditemukan dengan
palpasi dan pasoen tidak mengeluhkan nyeri kepala. Pada beberapa keadaan,
dokter perlu meminta pasien untuk kembali jika nyeri kepalanya muncul sehingga
konfirmasi mengenai nyeri kepalanya dapat diverifikasi dan dapat ditegakkan
diagnosis.
Diperkirakan trigger
point tidak berkurang dengan pengobatan. Bahkan trigger point dapat menjadi laten dan dorman dan keluhan referred pain dapat hilang sementara. Trigger point dapat diaktivasi oleh
beberapa faktor, misalnya penggunaan otot, strain dari otot, stress emosional,
dan infeksi saluran pernafasan. Ketika trigger
point teraktivasi, nyeri kepala akan muncul kembali. Hal ini biasa
ditemukan pada pasien dengan keluhan nyeri kepala siang hari setelah hari yang
melelahkan.
Sejalan dengan referred
pain, efek eksitatori sentral dapat dirasakan oleh pasien. Ketika
hiperalgesia sekunder muncul, biasanya akan terjadi peningkatan sensitivitas
ketika kulit kepala disentuh. Beberapa pasien akan mengatakan rambutnya terasa
nyeri atau terasa sakit saat menyisir rambutnya. Ko-kontraksi merupakan kondisi
lain yang berhubungan dengan nyeri myofascial. Trigger point pada bahu atau otot servikal dapat menghasilkan
ko-kontraksi pada otot mastikasi. Jika hal ini berlanjut, soreness pada otot
mastikatori dapat muncul. Penatalaksanaan pada otot mastikatori tidak akan
menghilangkan keluhan karena trigger
point cervicospinal dan otot bahu. Tetapi, penatalaksanaan trigger
points pada otot bahu akan menghilangkan kelainan otot mastikatori.
Penatalaksanaan akan menjadi sulit ketika soreness otot sudah terjadi pada
waktu yang lama, karena hal ini dapat menginisiasi nyeri otot cyclic. Pada
kasus ini, penatalaksanaan terhadap otot mastikasi dan trigger point cervicospinal dan otot bahu akan menyelesaikan
masalah.
Efek autonomik diproduksi oleh nyeri dalam oleh trigger point. Hal ini dapat menyebabkan gejala klinis
seperti mata kering atau perubahan vaskular. Terkadang konjungtiva dapat
menjadi merah. Bahkan mungkin terjadi perubahan mukosa yang memproduksi sekret
nasal yang mirip dengan alergi. Kunci untuk menentukan apakah efek autonomik
berhubungan dengan efek eksitatori sentral atau reaksi lokal adalah unilateral
atau bilateral. Efek eksitatori sentral pada area trigeminal jarang menyebrang
midline. Maka nyeri dalamnya akan bersifat unilateral, efek autonomik akan
berada pada sisi yang sama dengan nyeri. Dengan kata lain, satu mata akan merah
dan yang lain normal, satu hidung akan mengeluarkan sekret, dan yang lainnya
normal. Sedangkan jika alergi, kedua mata dan hidung akan terlibat.
Dapat disimpulkan, gejala klinis nyeri myofascial umumnya
berhubungan dengan efek eksitatori sentral yang dihasilkan dari trigger point dan bukan hanya trigger point saja. Dokter harus menyadari hal ini dan menemukan trigger point. Ketika teraba, trigger point merupakan area
hipersensitif, sering terasa sebagai pita taut dalam otot. Tidak ada nyeri
lokal ketika otot dalam keadaan beristirahat, tetapi nyeri dapat dirasakan saat
otot digunakan. Seringkali disfungsi struktural terluhat pada otot yang
terdapat trigger point. Hal ini
sering dilaporkan sebagai ”stiff neck”.
Nyeri Otot Kronik
Kelainan otot yang digambarkan sebelumnya seringkali ditemukan
pada praktik dokter gigi dan berdurasi singkat. Dengan sifatnya yang kronis,
nyeri myogenous menjadi lebih dipengaruhi ooleh CNS, menghasilkan kondisi nyeri
yang regional atau global. Seringkali nyeri otot cyclic menjadi hal yang
penting pada kondisi ini.
Nyeri kronik merupakan nyeri yang muncul selama 6 bulan
atau lebih. Durasi nyeri merupakan faktor yang paling penting dalam menentukan
kronisitasnya. Beberapa nyeri dirasakan bertahun-tahun, tetapi tidak pernah
menjadi kondisi nyeri kronik. Tetapi beberapa nyeri dapat menjadi kronik dalam
beberapa bulan. Faktor lain yang perlu dipertimbangkan adalah kontinuitas dari
nyeri. Ketika nyeri dirasakan konstan dengan tidak ada periode di mana nyeri
hilang, manifestasi klinis kronik berkembang dengan cepat. Pada sisi yang lain,
jika nyeri diinterupsi dengan periode remisi, kondisi dapaat menjadi nyeri
kronik. Sebagai contoh, nyeri kepala cluster merupakan nyeri neurovaskular yang
bertahan bertahun-tahun dan tidak menjadi nyeri kronik. Hal ini dikarenakan adanya
periode remisi di antara nyeri. Nyeri konstan yang berhubungan dengan centrally
mediated myalgia, jika tidak ditangani, dapat menyebabkan kronisitas dalam
beberapa bulan.
Dokter harus menyadari keluhan myalgia berkembang dari
akut menjadi kronik, maka efektivitas penatalaksanaan lokal akan berkurang.
Kelainan nyeri kronik harus ditangani secara multidisiplin. Pada beberapa
keadaan, dokter gigi saja tidak diperlengkapi untuk menangani kelainan ini.
Maka penting untuk mengenali gejala kelainan nyeri kronik dan merujuk pasien ke
terapis yang tepat yang mampu menangani kondisi nyerinya.
Faktor Perpetuasi
Ada beberapa keadaan yang memperpanjang nyeri oot. Faktor
ini dikenal sebagai faktor perepetuasi dan dapat dibagi menjadi sumber lokal
dan sistemik.
Faktor perpetuasi lokal
Kondisi yang
mempresentasikan faktor lokal yang bertanggung jawab terhadap kelanjutan
kelainan otot lokal menjadi kondisi nyeri kronik:
1.
Protracted cause
Jika dokter gagal mengeliminasi penyebab kelainan otot
akut, kondisi kronik akan muncul.
2.
Reccurent cause
Jika pasien mengalami episode rekuren dari penyebab
kelainan otot akut yang sama, mungkin kelainan akan menjadi kondisi yang
kronik.
3.
Therapeutic mismanagement
Ketika pasien ditatalaksana tidak dengan optimal, gejala
tidak akan berkurang. Hal ini dapat menyebabkan kondisi yang lebih kronik
Faktor perpetuasi sistemik
1.
Stress
emosional yang berkepanjangan
Karena stres emosional yang meningkat dapat menyebabkan
kelainan otot akut, stres emosional dapat memperparah keadaan menjadi kelainan
otot kronik.
2. Down regulation of the descending
inhibitory system
Descending
inhibitory system merupakan struktur brainstem yang mengarur aktivitas neural
ascending. Descending inhibitory system yang efektif meminimalisasi input
nociceptive ketika naik ke korteks. Jika system ini tidak efektif, meningkatnya
nociceptive dapat menghasilkan rasa sakit yang lebih parah. Tidak jelas apa
yang menyebabkan down regulation system ini, tetapi konsep ini menjelaskan
perbedaan respon individual terhadap kejadian yang berbeda-beda. Defisiensi
nutrisi dan kebugaran fisik memainkan peran. Meskipun penurunan fungsi pada
descending inhibitory system menunjukkan permasalahan nyeri, faktor ini belum
didokumentasikan dengan baik.
3.
Gangguan tidur
Gangguan
tidaur secara umum berhubungan dengan kelainan nyeri myalgia kronik. Belum
diketahui apakah kelainan tidur merupakan faktor signifikan dalam inisiasi
kondisi nyeri kronik.
4.
Tingkah laku yang dipelajari
Pasien dapat “belajar” menjadi sakit. Pasien seperti ini
harus menerima terapi untuk memperbaiki kelakuan kesehatan sebelum recovery
optimal dapat tercapai.
5.
Secondary gain
Ketika pasien belajar nyeri kronik dapat digunakan untuk
mengubah kehidupan normal, pasien dapat mengalami kesulitan melepaskan nyerinya
dan kembali ke tanggung jawabnya sehari-hari.
6.
Depresi
Depresi fisiologis merupakan hal yang biasa terjadi pada
pasien dengan nyeri kronik. Depresi dapat menghasilkan masalah fisiologis
independen, maka hal ini harus ditatalaksana dengan tuntas. Eliminasi rasa
nyeri belum tentu mengeliminasi depresinya.
3.4.Terapi Nyeri Kronik pada Gangguan
Temporomandibular
Nyeri yang ditimbulkan oleh kelainan temporomandibular umumnya berupa
nyeri miofasial.5 Karena patogenesis dan patofisiologi nyeri
miofasial masih perlu diteliti lebih lanjut, tata
laksana nyeri yang mengarah pada penyebab tunggal tidak dapat diberikan.8 Dengan demikian, terapi multimodal merupakan modalitas
terapi yang lebih efektif dalam menangani nyeri kronik yang ditimbulkan oleh
nyeri miofasial.8 Prinsip terapi multimodal nyeri kronik
sampai saat ini hanya didasarkan pada prognosis pasien secara umum dan
pengertian bahwa belum ada studi yang berhasil membandingkan kelebihan dan
keamanan masing-masing modalitas terapi yang direkomendasikan saat ini.8
Oleh karena itu, terapi yang lebih mudah diperoleh, tidak terhalang oleh biaya,
keamanan dan bersifat reversibel akan diutamakan dalam terapi nyeri kronik. Terapi yang memiliki karakteristik
seperti itu antara lain edukasi,
self-care,
terapi fisik, terapi intraoral, farmakoterapi jangka pendek, terapi perilaku,
dan teknik relaksasi.8
1.
Edukasi
dan informasi
Ansietas
pada pasien turut berperan dalam progresifitas penyakit yang akan mengarah
kepada nyeri yang hebat dan kehilangan fungsi.1-5 Menjelaskan darimana rasa sakit berasal dan karakteristik
dari gejala yang dirasakan pasien akan mengurangi ansietas pada pasien. Edukasi
menjadi dasar dari aktivitas perawatan diri yang pasien dapat lakukan untuk
mengontrol gejala.5 Edukasi dan informasi ini harus dilakukan secara
bertahap dan tidak terburu-buru. Edukasi dan informasi ini juga akan membantu
pasien untuk mengetahui penggunaan rahangnya secara tepat dan benar. Pasien
harus turut ikut berperan dalam melawan stress dan penyakit yang dideritanya.
2.
Self-care
dan perubahan kebiasaan pasien
Pasien
harus mulai menghentikan kebiasaan penggunaan rahangnya yang tidak berguna
dalam kehidupan sehari-hari (seperti menggertakkan gigi, posisi rahang,
ketegangan otot rahang, berpangku tangan pada rahang, dan lain-lain).
Kebiasaan-kebiasaan tersebut akan memberikan beban pada rahang sehingga
memperberat penyakit. Perubahan pada kebiasaan tersebut akan mengurangi nyeri
yang diderita pasien dan progresifitas penyakit. Pasien disarankan untuk
mengalihkan perhatiannya ke kebiasaan-kebiasaan yang lebih baik (tidak memberi
beban pada rahang). Pasien juga dianjurkan untuk mengistirahatkan rahangnya
bila sakit, mengompres dingin rahang pasien selama 10 menit setiap 2 jam pada
serangan akut.5
3.
Fisioterapi
Berdasarkan
penilitian, fisioterapi terbukti lebih baik daripada placebo walaupun tidak
ditemukan perbedaan dari berbagai fisioterapi yang dilakukan.5 Baik terapi pasif maupun aktif umumnya terdapat pada
fisioterapi. Terapi postur direkomendasikan untuk menghindari posisi yang dapat
mempengaruhi posisi mandibula dan otot mastikasi (seperti kepala maju ke
depan).5
Modalitas pasif seperti ultrasound, laser dan transcutaneus electrical nerve stimulation (TENS) biasa digunakan
untuk memulai fisioterapi dengan tujuan mengurangi nyeri dan membantu
penyembuhan pasien.5 TENS menggunakan tegangan listrik rendah bifasik dalam
berbagai frekuensi yang mempunyai efek counterstimulation
dari saraf sensorik untuk mengontrol nyeri.5 Terapi ultrasound dapat menghasilkan panas yang
ditransmisikan ke dalam jaringan sehingga lebih efektif daripada penghangatan
dari luar. Latihan gerak dilakukan adalah latihan gerak peningkatan jangkauan
gerak rahang, penarikan pasif untuk meningkatkan gerakan mandibula dan
pelatihan isotonik dan isotmetrik. Latihan membuka dan menutup mulut dalam satu
garis lurus di depan kaca atau lidah menempel pada palatum merupakan latihan
membuka mulut yang umum dilakukan pada fisioterapi. Pilihan dari terapi ini
bersifat individual dan ilmu fisioterapi ini masih belum begitu berkembang.5
4.
Penggunaan
alat-alat intraoral
Penggunaan
alat intraoral seperti splints,
orthotics, orthopedic appliances, bite guards, nightguards atau bruxing guards biasa digunakan dalam
terapi kelainan temporomandibular.5 Alat-alat ini biasa digunakan dokter gigi untuk
melakukan terapi pada pasien mereka. Alat-alat ini memiliki banyak desain dan terbuat dari berbagai material, namun yang
paling sering digunakan adalah splint
yang berbentuk flat-plane yang
terbuat dari acrylic keras. Splint ini digunakan untuk meningkatkan stabilitas
sendi, melindungi gigi, meratakan tekanan, merelaksasi otot elevator dan
mengurangi bruxism.5 Splint ini juga didesain untuk menghindari perubahan
posisi rahang. Penggunaan alat-alat medis ini harus dievaluasi seiring dengan
kemungkinan terjadinya perubahan postur mandibula. Pada awal terapi, alat ini
harus digunakan saat tidur dan saat bekerja, hal ini harus dimonitor untuk
menentukan saat-saat paling efektif dari penggunaan alat ini. Untuk menghindari
perubahan oklusi, alat ini tidak boleh digunakan terus menerus.
5.
Farmakoterapi
Analgesik
ringan, nonsteroidal anti-inflammatory
drugs (NSAIDs), antiansietas, antidepresan trisiklik dan pelemas otot adalah obat-obat yang biasa digunakan
untuk mengobati kelainan temporomandibular.3,5 Di dalam penelitian, penggunaan benzodiazepine
kerja panjang seperti klonazepam akan mengurangi nyeri pada kelainan
temporomandibular.5 Opiod dicadangkan untuk nyeri kronik yang kompleks.
Terapi medikasi pada kelainan kelainan temporomandibular mengikuti prinsip umum
terapi analgesik untuk nyeri dan diberikan dengan metode fixed-dose.5
AINS (antiinflamasi nonsteroid)
lazim digunakan untuk mengendalikan nyeri pada terapi kelainan
temporomandibular. Golongan AINS yang dapat digunakan antara lain penghambat
enzim siklooksigenase-2 seperti celecoxib dan rofecoxib (efek analgesic sama
dengan golongan penghambat COX nonspesifik, tetapi efek samping
gastrointestinal berkurang); ibuprofen (400 mg 4 kali sehari); naproxen;
diklofenak dan nabumetone. Penghambat COX-2 harus diberikan selama 2 minggu
dengan metode fixed-dose untuk
menilai efektivitas terapi. Selain itu, dapat juga digunakan secara topical,
seperti diklofenak yang telah dikemas dalam bentuk jel atau krim capsaicin
(0.025%-0.075%) yang digunakan empat kali sehari. Namun, capsaicin memiliki
efek samping rasa terbakar sehingga membatasi kegunaannya.
Anti
ansietas berguna terutama saat eksaserbasi akut nyeri otot, obat ini digunakan
pada malam hari untuk menghindari efek sedasinya dan potensi
ketergantungan menghambat penggunaan obat ini dalam jangka panjang.
Penggunaan
obat pelemas
otot seperti carisoprodol,
methocarbamol, derivat trisiklik cyclobenzaprine terbukti efektif mengurangi nyeri dengan
cara menginhibisi interneuron dan kerja sistem saraf pusat. Karena efek sedasinya, pelemas otot juga digunakan pada malam hari.
Antidepresan trisiklik, terutama
amitriptilin, telah terbukti efektif dalam mengatasi nyeri orofasial kronik.
Pada dosis rendah, amitriptilin memiliki efek analgesik, efek sedasi dan
merangsang tidur nyenyak; semua efek ini dapat berguna bagi pasien. Namun, efek
antikolinergik yang dimiliki obat ini (mulut kering, peningkatan berat badan,
sedasi dan euphoria) menyebabkan obat ini tidak disukai. Dosis dapat dimulai
dari 10 mg pada malam hari dan dapat ditingkatkan sampai 75-100 mg, tergantung
dari toleransi pasien.
6.
Terapi
perilaku
dan teknik relaksasi5
Mengabungkan terapi perilaku dan
teknik relaksasi telah terbukti efektif dalam mengatasi nyeri kronik.
Teknik-teknik yang telah digunakan pada pasien dengan kelainan
temporomandibular antara lain teknik relaksasi, biofeedback, hipnosis dan terapi perilaku-kognitif.
Teknik relaksasi secara umum
menurunkan aktivitas simpatis dan (mungkin) kesadaran. Metode relaksasi dalam
meliputi autogenic training, meditasi dan relaksasi otot progresif.
Teknik-teknik ini ditujukan untuk menghasilkan sensasi menyamankan tubuh,
menenangkan pikiran dan menurunakan tonus otot. Metode singkat untuk relaksasi
menggunakan relaksasi swa-kontrol, teknik pengendalian frekuensi pernafasan
(paced breathing), dan pernafasan dalam. Hipnosis menghasilkan keadaan fokus
pikiran yang terseleksi atau difus sehingga dapat memicu relaksasi. Hipnosis
sangat tergantung dari pasien dan tidak berkaitan dengan peningkatan produksi
endorfin, sementara pengaruhnya terhadap produksi katekolamin belum diketahui.
Terapi perilaku-kognitif, yang
seringkali meliputi teknik relaksasi, mengubah pola pikir yang negatif.
Hipnosis dan terapi perilaku-kognitif diperkirakan bekerja dengan menghambat
nyeri untuk memasuki alam sadar dengan mengaktifkan sistem atensi limbic
frontal yang menghambat transmisi impul listrik dari thalamus ke korteks
serebri. Biofeedback adalah metode
terapi yang menyediakan umpan balik secara bersinambung, umumnya dengan
memantau aktivitas listrik otot dengan elektroda permukaan atau memantau suhu
perifer. Alat pemantau ini memberikan informasi fisiologis kepada pasien,
sehingga pasien dapat mengubah fungsi fisiologis untuk menghasilkan respons
yang serupa dengan terapi relaksasi. Dengan kata lain, pasien melakukan terapi
relaksasi yang ditujukan untuk menurunkan aktivitas listrik otot atau
meningkatkan suhu perifer.
Hambatan yang seringkali ditemui
dalam pelaksanaan modalitas ini adalah protokol standar pelayanan medis yang
seringkali mengabaikan isu psikososial dan hal-hal yang dialami pasien selama
sakit. Selain itu, terapi ini seringkali time-intensive
dan tidak dicakup dalam asuransi kesehatan.
7.
Trigger
point therapy5
Trigger
point therapy menggunakan dua modalitas, yaitu
mendinginkan kulit di atas otot yang terlibat dan kemudian merentangkannya; dan
suntikan anestesi lokal langsung ke dalam otot.
Terapi semprot dan regang (spray and stretch) dilakukan dengan
mendinginkan kulit dengan fluoromethane (spray pendingin) dan dengan lembut
meregangkan otot yang sakit. Tindakan pendinginan ini dilakukan dengan tujuan
memungkinkan peregangan dil;akukan tanpa rasa sakit, yang akan memicu reaksi
kontraksi atau strain. Pasien yang
merespons modalitas ini dapat menggunakan variasi lain seperti menghangatkan
otot tersebut, kemudian dengan cepat medinginkannya dan setelah itu dengan
lembut meregangkan otot yang sakit.
Injeksi titik picu (trigger point) intramuskular dilakukan
dengan menyuntikkan zat anestesi lokal, cairan fisiologis, atau air steril atau
dry needling tanpa memasukkan cairan
atau obat. Metode yang dianjurkan untuk injeksi titik picu intramuskular adalah
prokain yang diencerkan sampai 0.5% dengan cairan fisiologis karena toksisitas
terhadap otot rendah. Selain itu, dapat pula digunakan lidokain 2% (tanpa
vasokonstriktor). Sampai saat ini belum ada protokol yang mengatur pemberian
injeksi titik picu ini, tetapi umumnya suntikan diberikan pada sekelompok otot
setiap minggu selama 3-5 minggu. Jika respons terhadap terapi tidak adekuat,
terapi ini harus segera dihentikan.
3.5.Tatalaksana pada Nyeri Kronik
Lanjut
Pada pasien yang tidak merespon terapi
inisial dan yang tetap mengalami nyeri dan disabilitas yang signifikan,
diperlukan terapi tambahan selain terapi yang telah disebutkan sebelumnya.
Pasien-pasien seperti ini didiagnosis memiliki gangguan nyeri kronik, bukan
gangguan anatomi yang terbatas pada sistem mastikatori. Umumnya pasien seperti
ini membutuhkan penanganan klinik nyeri multidisiplin. Penggunaan pengobatan
nyeri kronik, seperti opioid dan obat-obat yang diberikan sebagai analgesik
penunjang (adjuvant) seperti antidepresan trisiklik, antikejang, stabilisator
membran dan simpatolitik) mungkin digunakan sebagai bagian dari rencana tata
laksana jangka panjang. Gangguan nyeri kronik menyebabkan perubahan psikososial
yang memerlukan tata laksana untuk mengurangi diasbilitas pasien.
Penitikberatan pada terapi perilaku dan strategi pemecahan masalah (coping strategy) dapat menambah
efektivitas terapi. Gangguan pola tidur dapat diatasi dengan obat-obat
hipnotik-sedatif. Perlu diingat bahwa depresi seringkali menyertai nyeri
kronik. Tindakan pembedahan pada nyeri otot kronik tidak memiliki nilai terapi.
BAB 4
PENUTUP
4.1.
Kesimpulan
Nyeri
merupakan gejala yang akan ditemui dalam praktek sehari-hari dokter umum. Untuk
menanganinya, perlu dicari faktor dasar yang menyebabkannyeri tersebut.
Gangguan temporomandibular ternyata sering terjadi pada populasi umum. Gejala
yang sering terjadi pada gangguan ini adalah nyeri. Oleh sebab itu, penting
sekali seorang dokter umum memasukan gangguan temporomandibular untuk
dipertimbangkan sebagai diagnosis kerja.
Agar
dapat mengenali gangguan temporomandibular ini, tentu seorang dokter harus
memahami sifat dari penyakit ini. Faktor emosi ternyata penting dalam
presipitasi gejala nyeri pada gangguan temporomandibular. Karena itu, jangan
sungkan-sungkan bagi dokter untuk memberikan terapi nonmedikamentosa dalam
mengani gangguan temporomandibular
Gangguan
temporomandibular merupakan gangguan yang kompleks. Diperlukan tinjauan dari
berbagai multidisiplin. Dalam menangani kasus gangguan temporomandibular,
diperlukan kerjasama tim yang baik. Salah satu faktor yang penting dalam
gangguan temporomandibular adalah kelainan pada gigi. Kerjasama yang baik
antara dokter dan dokter gigi dapat membantu pasien dengan kelainan
temporomandibular dalam proses penyembuhan penyakitnya
4.2.
Saran
Adapun saran dari
makalah ini adalah
- Dokter umum perlu mengetahui kelainan temporomandibular
- Medikamentosa bukan pilihan satu-satunya dalam menangani gejala nyeri khususnya nyeri kronik sehingga disarankan agar pendekatan terapi pada nyeri kronik dilakukan dari berbagai macam modalitas terapi
- Terapi yang tepat bagi gangguan nyeri kronik dapat membantu pasien baik secara emosional, waktu, maupun materi
- Pertimbangkan gangguan teporomandibular dalam menghadapi kasus nyeri kronik
- Perlu kerjasama yang baik antara berbagai bidang keilmuan dalam tatalaksana nyeri kronik
DAFTAR
PUSTAKA
1.
Fields HL, Martin JB. Pain:
pathophysiology and management. In: Kasper DL, Braunwald E, Fauci AS, Hauser
SL, Longo DL, Jameson JL, editors. Harrison’s principle of internal medicine;
16th edition. McGraw-Hill:Philladelphia;2005:71-6
2.
Holdcroft A, Power I. Management of
pain. BMJ 2003;326:635-9
3.
Dimitroulis G. Temporomandibilar disorders:
a clinical update. BMJ 1998;317:190-4
4.
Dersh J, Polatin PB, Gatchel RJ. Chronic
pain and psychopathology: research findings and theoretical consideration. Psychosomatic Medicine 2002;64:773-86
5.
http://www.healthscout.com/ency/1/130/main.html#TreatmentofTemperomandibularJoint(TMJ)Disorder
6.
http://www.stronghealth.com/services/surgical/ENT/tmj.cfm3.
http://www.ctds.info/tmj.html
7.
http://www.nlm.nih.gov/medlineplus/temporomandibularjointdysfunction.html
8. Blasberg B, Greenberg MS.
Temporomandibular disorders. In: Greenberg MS, Glick M, editors. Burket’s oral
medicine: diagnosis and treatment. 10th ed. Ontario: BC Decker Inc.
2003.p.271-306.


0 komentar:
Posting Komentar